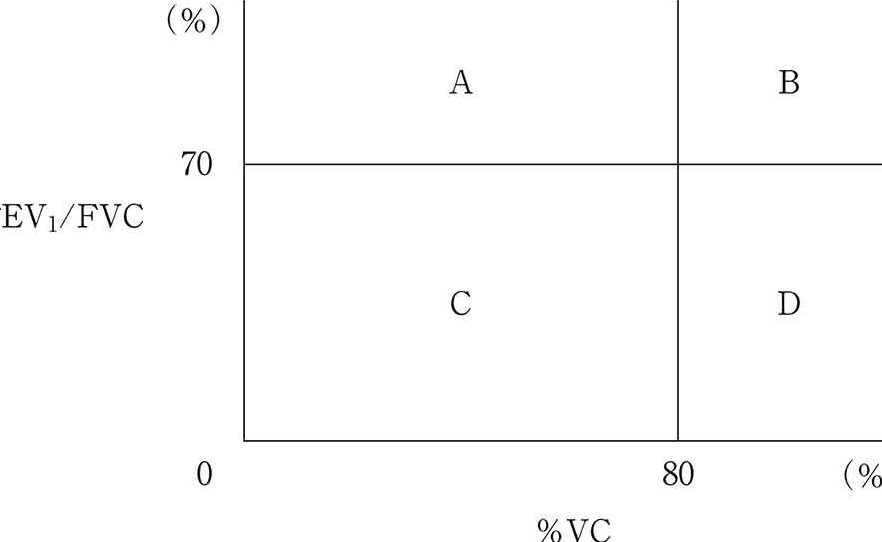
私たちは、呼吸器の健康がどれほど重要かを理解しています。特に、スパイロメトリーの結果による換気機能診断図を示す閉塞性換気障害と診断される分類はどれかというテーマは、医療現場での診断において非常に重要です。この検査は、肺の機能を評価し、呼吸障害の早期発見に役立ちます。
スパイロメトリーの概要
スパイロメトリーは、呼吸機能を評価するための重要な検査です。この検査により、肺の換気能力や空気の流れを測定し、様々な呼吸器疾患の早期発見に役立ちます。私たちが行うスパイロメトリーでは、通常、肺活量や一秒率を測定します。
スパイロメトリーとは
スパイロメトリーは、肺の機能を評価するための非侵襲的な検査です。この検査では、以下の点が測定されます。
- 肺活量(VC): 最大限に息を吸った後に吐き出せる空気の量。
- 一秒率(FEV1): 一秒間に吐き出せる空気の量。
- ピーク流速(PEF): 最大の呼気フローを示す。
このようなデータから、呼吸器の状態を把握し、適切な診断を行います。
スパイロメトリーの重要性
スパイロメトリーは、早期の呼吸器疾患の発見において非常に重要です。以下の理由から、この検査が必要とされます:
- 疾患の予防: 定期的なスパイロメトリーにより、潜在的な問題を早期に発見。
- 治療効果の評価: 治療の結果を数字で確認でき、患者の状態を客観的に評価。
- 健康管理: タバコ吸引や職業的危険因子の影響を把握し、適切な対策を講じる。
閉塞性換気障害の定義
閉塞性換気障害とは、空気が肺から外に出る際に障害が生じる状態を指します。この状態は、気道が狭くなることによって引き起こされることが多く、呼吸が困難になります。
閉塞性換気障害の特徴
閉塞性換気障害にはいくつかの明確な特徴があります。主なものを以下に示します。
- 呼吸困難: 患者は運動時や安静時に息切れを感じやすくなる。
- 咳嗽の持続: 持続的な咳嗽が伴うことが多い。
- 音の変化: 呼吸時に wheezing(喘鳴)音が聞こえることがある。
- 肺活量の低下: スパイロメトリー検査で肺活量が著しく低下する。
これらの特徴は、患者の日常生活に影響を及ぼし、質の低下を招くことがあります。診断には慎重な評価が必要です。
代表的な疾患
閉塞性換気障害を引き起こす疾患は多岐に渡ります。以下のような疾患が代表的です。
- COPD(慢性閉塞性肺疾患): 長期的な喫煙や環境要因が主な原因。呼吸困難が進行することが特徴。
- 喘息: 一時的な気道の狭窄によって発作的に発症。治療により状態が改善することが多い。
- 気管支拡張症: 気管支の構造が変形し、慢性的な感染が引き起こされる疾患。痰が多く、呼吸が困難になることがある。
- 肺線維症: 肺組織の硬化により、換気機能が低下する。進行性の疾患で、早期の診断が重要。
スパイロメトリーの結果と診断
スパイロメトリーの結果は、閉塞性換気障害の診断において重要な役割を果たします。具体的には、診断図を通じて肺の機能や換気能力を可視化し、呼吸器の健康状態を把握できます。また、この情報を基に医療従事者は適切な治療方針を決定します。
換気機能診断図の読み方
換気機能診断図は、スパイロメトリーの結果を視覚的に示したものです。主に以下の要素が含まれます。
- 肺活量(VC): 肺から最大限に空気を吐き出すことができる量。
- 一秒率(FEV1): 吸入した空気を1秒以内に吐き出せる量。
- ピーク流速(PEF): 最大の呼吸流量。
それぞれの数値は、正常値と比較することで、閉塞性換気障害の有無を判断する材料となります。特に、FEV1/FVC比が70%未満の場合、閉塞性換気障害の可能性が高まるとされています。
診断基準
診断基準には、各個人の年齢、性別、身長などの要因が考慮されます。以下が主な基準です。
- FEV1/FVC比が70%未満の場合、閉塞性換気障害が疑われる。
- FEV1の値が予測値の80%未満であれば、軽度の閉塞性換気障害として見なされる。
- FEV1の値が50%未満の場合、中等度または重度の障害と判断される。
分類方法
閉塞性換気障害の診断には、スパイロメトリーの結果に基づく様々な分類方法があります。これらの分類方法は、病気の進行度や種類を理解するために重要です。
簡易分類
簡易分類は、主にFEV1/FVC比に基づいています。以下のように分類が行われます。
- 正常:FEV1/FVC比が70%以上
- 軽度:FEV1/FVC比が65%〜70%未満
- 中等度:FEV1/FVC比が50%〜65%未満
- 重度:FEV1/FVC比が50%未満
この分類は、スパイロメトリーの迅速な評価に役立ち、治療方針の決定をサポートします。
詳細分類
詳細分類は、症状の種類や背後にある疾患に基づいています。この分類では、以下の疾患が含まれます。
- COPD:慢性的な気道炎症による進行性の閉塞性疾患
- 喘息:可逆的な気道の狭窄を伴う疾患
- 気管支拡張症:気道の異常な拡張を特徴とする疾患
- 肺線維症:肺組織の線維化が進行する疾患
今後の展望
スパイロメトリーの結果は、今後ますます重要になる。特に、閉塞性換気障害の診断と治療において、より精密な評価が求められるからだ。
研究の進展
新たな研究は、スパイロメトリーの精度向上に寄与している。研究者たちは、以下のような分野で進展を見せている:
- 新しい指標の開発:FEV1やPEFといった伝統的な指標に加え、新しいパラメータが導入されつつある。
- 生物マーカーの特定:血液検査や画像診断と連携し、より早期の病気の兆候を捉える方法の研究。
- デジタル技術の導入:AIや機械学習を用いて、データ解析の精度を高める取り組みが進んでいる。
これらの研究は、閉塞性換気障害の診断を高度化し、患者への個別化医療の展開につながる。
臨床応用の可能性
臨床現場では、スパイロメトリーの結果を活用する方法が増加している。これにより、以下の効果が期待される:
- 治療計画の改善:患者の症状や疾患に基づき、適切で柔軟な治療法を見つけることができる。
- 疾患管理の向上:定期的なスパイロメトリーの実施により、病状の変化を早期に把握し、適切な介入が可能になる。
- 教育と啓発:医療従事者は、このデータを用いて患者に対し、生活習慣や治療方針についてより適切なアドバイスを行える。
Conclusion
私たちはスパイロメトリーが閉塞性換気障害の診断において不可欠なツールであることを再確認しました。診断図を通じて肺の機能を可視化し、医療従事者が適切な治療方針を決定するための情報を提供します。特にFEV1/FVC比に基づく分類は、疾患の進行度を理解する上で重要です。
今後もスパイロメトリーの結果を活用することで、患者に対する個別化医療が進展することが期待されます。私たちはこの技術が呼吸器の健康管理において大きな役割を果たすと信じています。