私たちは、機能性低血糖に悩む方々が多いことを知っています。日常生活の中で、突然のめまいや疲労感に襲われることはありませんか?これらの症状は、実は体内の血糖値の変動によるものかもしれません。機能性低血糖は、一般的な低血糖とは異なり、特定の病気ではなく、さまざまな要因によって引き起こされます。
機能性低血糖とは
機能性低血糖は、特定の疾患に起因しない血糖値の異常を指します。私たちの体にさまざまな影響を及ぼし、特に突然のめまいや強い疲労感として現れることがあります。
定義と症状
機能性低血糖とは、体内の血糖値が正常範囲を下回る状況が続くことを意味します。一般的な低血糖と異なり、長期的に続く場合や、無症状であることもあります。主な症状は以下の通りです。
- 動悸: 心臓が急に早く打つ感覚。
- 発汗: 特に運動をしていない時でも急激に発汗。
- 疲労感: 体全体に感じる強いだるさ。
- めまい: 立ち上がる際に生じることが多い。
原因とメカニズム
機能性低血糖の原因は多岐にわたります。食事の内容や時間、ストレス、運動量などが影響を与えます。以下が主な原因です。
- 食事の不規則性: 不足した栄養素や食事の間隔が影響する。
- ホルモンバランスの乱れ: インスリンや他のホルモンが正常に分泌されない。
- 過剰な運動: エネルギー消費が急上昇し、補給が追いつかない。
機能性低血糖に関連する科
機能性低血糖の診断や治療には、いくつかの専門科が関与します。それぞれの科が持つ知識やスキルは、症状の理解と適切な対応に重要です。
内分泌科
内分泌科は、ホルモンや代謝の異常に関わる専門科です。機能性低血糖においては、ホルモンバランスの乱れが血糖値に影響を与えることがあります。例えば、インスリンの過剰分泌や副腎ホルモンの低下が原因となることがあります。患者は、ホルモン検査を通じて異常の有無を確認することが重要です。したがって、内分泌科医による評価が欠かせません。
神経内科
神経内科は、神経系の疾患を扱う専門科です。機能性低血糖によるめまいや動悸は、神経系に影響を及ぼします。この科では、神経伝達物質や脳の働きが濃厚に関連しています。例えば、低血糖の影響が神経症状を誘発することがあります。そのため、神経内科での精密検査や診断が必要です。
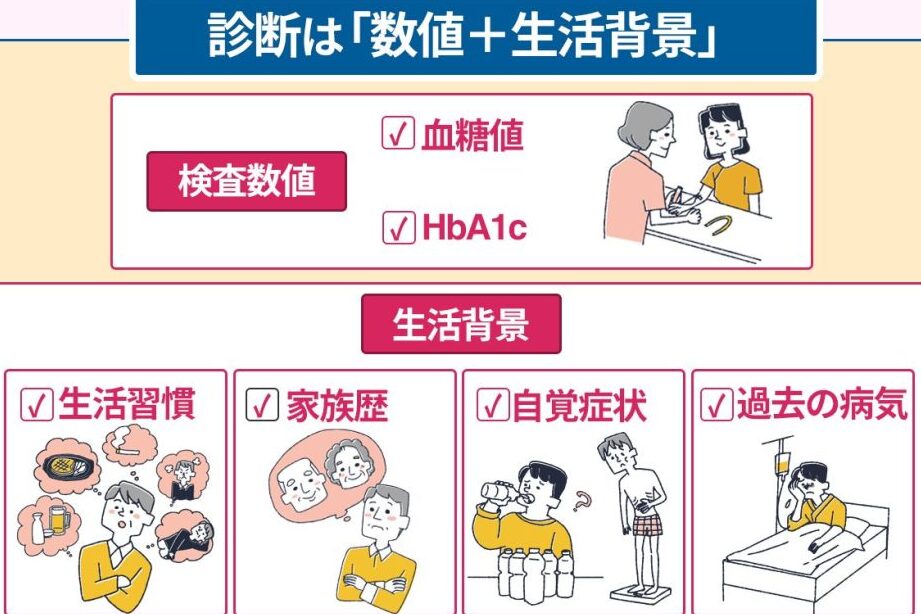
診断方法
機能性低血糖の診断には、詳細な検査が必要です。症状を確認し、正確な血糖値を測定することで、適切な対応が可能になります。
医療機関での検査
医療機関では、主に次のような検査が行われます。
- 血糖値の測定: 空腹時および食後の血糖値を測定し、異常な変動を確認します。
- 血液検査: ホルモンや代謝の異常を確認するための検査を実施します。
- 耐糖能検査: 食事後の血糖値の変化を追跡し、体の反応を評価します。
これらの検査により、機能性低血糖の原因を特定し、より効果的な治療方法を決定できます。
自己管理とモニタリング
自己管理は機能性低血糖の予防に重要です。私たちができることには以下が含まれます。
- 食事記録: 食べたものとその後の血糖値の変動を記録することで、トリガーを特定します。
- 定期的な血糖測定: 自宅で血糖値を測定し、異常を早期に発見します。
- 生活習慣の見直し: 食事や運動のバランスを調整し、ストレス管理を行います。
治療法
機能性低血糖の治療法には、食事療法、薬物療法、生活習慣の改善が含まれます。これらの方法は、症状の緩和や予防に役立ちます。一部の治療法は専門医に相談する必要があるため、適切な受診が重要です。
食事療法
食事療法は、血糖値の安定を図るための基本的なアプローチです。小さな食事を頻繁に摂取することが推奨されます。具体的なポイントは以下の通りです。
このように、食事に気を付けることで、症状の緩和が期待できます。
薬物療法
薬物療法は、食事療法による改善が不十分な場合に考慮されます。4つの主要な薬剤が用いられます。
適切な薬剤の選択には医師の判断が必要です。
生活習慣の改善
生活習慣の改善は、機能性低血糖の管理において重要な要素です。次のポイントに注意し、日常生活を見直すことが勧められます。
Conclusion
機能性低血糖は私たちの日常生活に影響を与える重要な健康問題です。症状の理解や適切な診断を通じて、私たちはより良い管理方法を見つけることができます。専門科のサポートを受けながら、自己管理の重要性も忘れずに実践していきましょう。
食事療法や生活習慣の見直しを通じて、機能性低血糖の症状を軽減することが可能です。私たちの健康を守るために、知識を深め、日々の生活に役立てていきたいですね。